Orthopédie – Traumatologie
Au cœur de la chirurgie orthopédique
Le Service d’Orthopédie-Traumatologie de la Clinique Saint-Luc à Bouge est l’un de plus actifs du pays et couvre l’ensemble des pathologies chirurgicales de l’appareil loco-moteur.
Chacun des chirurgiens, même s’il peut prendre en charge l’ensemble de la pathologie orthopédique et de la traumatologie, est orienté vers un ou des segments spécifiques pour assurer une qualité maximale dans l’indication thérapeutique et la technique chirurgicale. Seules l’orthopédie et la traumatologie pédiatriques ne sont pas concernées.
Le Service des Urgences de la Clinique peut toujours faire appel à un chirurgien orthopédiste, immédiatement disponible pour prendre en charge un patient.
Le Service d’Orthopédie travaille en étroite coordination avec la banque d’os de l’Université Catholique de Louvain pour avoir toujours à sa disposition des allogreffes sécurisées avec un dépôt au bloc opératoire.
Le dynamisme et la volonté de perfection de chaque chirurgien a fait du service un centre d’excellence qui attire en visiteurs des collègues belges et étrangers soucieux de parfaire une technique chirurgicale précise.
Chacun a sa propre spécialité ce qui leur permet de balayer ensemble l’entièreté du squelette.
Tous nos médecins sont conventionnés.


L’équipe soignante spécialisée est donc également répartie sur deux étages mais conserve malgré tout un objectif commun : vous dispenser des soins de qualité tout au long de votre hospitalisation.
L'articulation de l'épaule

Equipe
Médecins spécialisés
Infirmiers
Notre équipe travaille conjointement avec plusieurs équipes infirmières. Vous les retrouverez lors des consultations, opérations et hospitalisations.
Kinésithérapeutes
Lors de la plupart des traitements orthopédiques, des séances de kinésithérapie seront nécessaires. Notre équipe développe ses protocoles de traitement conjointement avec des kinésithérapeutes spécialisés. Il est possible pour vous de suivre votre traitement chez votre kiné habituel ou bien de contacter les kinés spécialisés « genou » à la Clinique Saint-Luc Bouge.
Découvrez nos kinés spécialisés à la Clinique Saint-Luc Bouge : Service de kinésithérapie orthopédique
Radiologues
Notre équipe a la chance de pouvoir compter sur un service de radiologie développant l’ensemble des techniques d’imagerie modernes. A la Clinique Saint-Luc Bouge plusieurs radiologues sont spécifiquement dédiés à la radiologie de l’appareil locomoteur et des articulations. Pouvoir compter sur des spécialistes aussi pointus permet d’optimiser votre traitement orthopédique.
Pathologies & Interventions
-
- Lésion de la coiffe
- Arthose
Prothèse Totale de l’Epaule (PTE)
La prothèse totale d’épaule est constituée de chrome et de cobalt.
Pour l’opération de Prothèse d’épaule, la durée moyenne d’hospitalisation est de 5 à 6 jours.
Acromioplastie, suture de coiffe, bankart, latarjet
Brochures et informations complémentaires
Vous allez être hospitalisé? Consultez et/ou téléchargez les brochures et informations classées par catégories :
- Prothèse totale de l’épaule
- Épaule : acromioplastie, suture de coiffe, bankart, latarjet
- Service de chirurgie orthopédique – infos pratiques relatives votre intervention
Contact / RDV
Cliquez ici pour prendre un rendez-vous
L'articulation du coude
Equipe
Médecin spécialisé
Infirmiers
Notre équipe travaille conjointement avec plusieurs équipes infirmières. Vous les retrouverez lors des consultations, opérations et hospitalisations.
Kinésithérapeutes
Lors de la plupart des traitements orthopédiques, des séances de kinésithérapie seront nécessaires. Notre équipe développe ses protocoles de traitement conjointement avec des kinésithérapeutes spécialisés. Il est possible pour vous de suivre votre traitement chez votre kiné habituel ou bien de contacter les kinés spécialisés « genou » à la Clinique Saint-Luc Bouge.
Découvrez nos kinés spécialisés à la Clinique Saint-Luc Bouge : Service de kinésithérapie orthopédique
Radiologues
Notre équipe a la chance de pouvoir compter sur un service de radiologie développant l’ensemble des techniques d’imagerie modernes. A la Clinique Saint-Luc Bouge plusieurs radiologues sont spécifiquement dédiés à la radiologie de l’appareil locomoteur et des articulations. Pouvoir compter sur des spécialistes aussi pointus permet d’optimiser votre traitement orthopédique.
Pathologies & Interventions
- Traumatisme
- Arthrose
Brochures et informations complémentaires
Vous allez être hospitalisé? Consultez et/ou téléchargez les brochures et informations classées par catégories :
Contact / RDV
Cliquez ici pour prendre un rendez-vous
Les articulations de la main

Equipe
Médecin spécialisé
Infirmiers
Notre équipe travaille conjointement avec plusieurs équipes infirmières. Vous les retrouverez lors des consultations, opérations et hospitalisations.
Kinésithérapeutes
Lors de la plupart des traitements orthopédiques, des séances de kinésithérapie seront nécessaires. Notre équipe développe ses protocoles de traitement conjointement avec des kinésithérapeutes spécialisés. Il est possible pour vous de suivre votre traitement chez votre kiné habituel ou bien de contacter les kinés spécialisés « genou » à la Clinique Saint-Luc Bouge.
Découvrez nos kinés spécialisés à la Clinique Saint-Luc Bouge : Service de kinésithérapie orthopédique
Radiologue
Notre équipe a la chance de pouvoir compter sur un service de radiologie développant l’ensemble des techniques d’imagerie modernes. A la Clinique Saint-Luc Bouge plusieurs radiologues sont spécifiquement dédiés à la radiologie de l’appareil locomoteur et des articulations. Pouvoir compter sur des spécialistes aussi pointus permet d’optimiser votre traitement orthopédique.
Pathologies & Interventions
- Canal carpien
- Doigt à Ressaut
- Dupuytren
Brochures et informations complémentaires
Vous allez être hospitalisé? Consultez et/ou téléchargez les brochures et informations classées par catégories :
Contact / RDV
- Téléphone pour un rendez-vous uniquement avec le Dr Goffin : 081/20.08.47
- Téléphone pour un rendez-vous avec un autre chirurgien de la main : 081/20.99.14
Cliquez ici pour prendre un rendez-vous
Hanche

Equipe
Médecins spécialisés
Infirmiers
Notre équipe travaille conjointement avec plusieurs équipes infirmières. Vous les retrouverez lors des consultations, opérations et hospitalisations.
Kinésithérapeutes
Lors de la plupart des traitements orthopédiques, des séances de kinésithérapie seront nécessaires. Notre équipe développe ses protocoles de traitement conjointement avec des kinésithérapeutes spécialisés. Il est possible pour vous de suivre votre traitement chez votre kiné habituel ou bien de contacter les kinés spécialisés « genou » à la Clinique Saint-Luc Bouge.
Découvrez nos kinés spécialisés à la Clinique Saint-Luc Bouge : Service de kinésithérapie orthopédique
Radiologues
Notre équipe a la chance de pouvoir compter sur un service de radiologie développant l’ensemble des techniques d’imagerie modernes. A la Clinique Saint-Luc Bouge plusieurs radiologues sont spécifiquement dédiés à la radiologie de l’appareil locomoteur et des articulations. Pouvoir compter sur des spécialistes aussi pointus permet d’optimiser votre traitement orthopédique.
Pathologies & Interventions
- Arthrose
Prothèse totale de hanche
La prothèse totale de hanche est constituée de céramique et de titane.
Pour l’opération de Prothèse de hanche, la durée moyenne d’hospitalisation est de 4 jours.
Prothèse totale de la hanche : guide en vue de préparer une intervention
Brochures et informations complémentaires
Vous allez être hospitalisé? Consultez et/ou téléchargez les brochures et informations classées par catégories :
- Prothèse totale de la hanche : guide en vue de préparer une intervention
- Service de chirurgie orthopédique – infos pratiques relatives votre intervention
Contact / RDV
Cliquez ici pour prendre un rendez-vous
L'articulation du genou
Introduction
Historiquement, le service d’Orthopédie de la Clinique Saint-Luc Bouge fût créé par le Professeur Ghosez. Avec son adjoint le Docteur Lootvoet, ils ont rapidement acquis une renommée internationale, en particulier dans le domaine de la chirurgie du genou.
Actuellement, trois chirurgiens prennent en charge ce domaine : les docteurs Himmer, Mercier et Daxhelet.
Le service est un centre de référence et participe, notamment, à la formation de chirurgiens belges et étrangers.
Ces trois chirurgiens pratiquent exclusivement la chirurgie du membre inférieur (genou et hanche) ce qui leur permet de proposer, en équipe, un traitement à la pointe pour toutes les chirurgies, comme par exemple :
- Prothèse totale de genou
- Prothèse partielle de genou
- Réparation du ligament croisé antérieur et postérieur
- Traitement des lésions méniscales
- Traitement de l’instabilité rotulienne
- Traitement des lésions cartilagineuse
- Suture tendineuse
- …
Les techniques chirurgicales sont perpétuellement analysées pour s’adapter à vos besoins. Notre objectif est d’utiliser si nécessaire toutes les techniques modernes (réhabilitation rapide, prothèses sur mesure, robot, …) afin de vous garantir une chirurgie sûre et efficace.
Le service d’orthopédie travaille en collaboration avec les médecins traitants, les médecins du sport, les kinés, la clinique du sport, les infirmiers …
Equipe
Médecins spécialisés
Infirmiers
Notre équipe travaille conjointement avec plusieurs équipes infirmières. Vous les retrouverez lors des consultations, opérations et hospitalisations.
Kinésithérapeutes
Lors de la plupart des traitements orthopédiques, des séances de kinésithérapie seront nécessaires. Notre équipe développe ses protocoles de traitement conjointement avec des kinésithérapeutes spécialisés. Il est possible pour vous de suivre votre traitement chez votre kiné habituel ou bien de contacter les kinés spécialisés « genou » à la Clinique Saint-Luc Bouge.
Contactez nos kinés spécialisés à la Clinique Saint-Luc Bouge : Service de kinésithérapie orthopédique
- Nicolas MORIAMÉ – Kinésithérapeute orthopédique / isocinétisme (renforcement musculaire) – contact : 081.20 94 76
- Hugues WILLEMART – Kinésithérapeute orthopédique / isocinétisme (renforcement musculaire) – contact : 081.20 94 75
Radiologues
Notre équipe a la chance de pouvoir compter sur un service de radiologie développant l’ensemble des techniques d’imagerie modernes. A la Clinique Saint-Luc Bouge trois radiologues sont spécifiquement dédiés à la radiologie de l’appareil locomoteur. Pouvoir compter sur des spécialistes aussi pointus permet d’optimiser votre traitement orthopédique.
L’articulation du genou
L’articulation du genou est formée de 3 os :
- Le fémur
- Le tibia
- La rotule
Ces 3 os sont maintenus ensembles par les ligaments :
- Collatéral interne
- Collatéral externe
- Ligament croisé antérieur
- Ligament croisé postérieur
Le cartilage est une surface de glissement recouvrant ces 3 os au niveau l’articulation.
Les ménisques (internes et externes), sont composés de fibrocartilage et se trouvent entre le fémur et le tibia. Ils servent « d’amortisseurs », protégeant le cartilage.
L’appareil musculaire est également très important pour stabiliser et activer le genou. Le quadriceps est un muscle situé dans la partie antérieure du genou.
En s’articulant, le fémur, le tibia et la rotule créent trois compartiments : le compartiment fémoro-tibial interne, fémoro-tibial externe et fémoro-patellaire.
Maladies
Arthrose
Définition
L’arthrose est une maladie dans laquelle le cartilage s’use. Quand le cartilage s’amenuise, le frottement se fait « os contre os » et cela engendre des douleurs (entretenues par une réaction inflammatoire associée).
L’arthrose du genou (appelée gonarthrose) peut être favorisée par différents facteurs : le vieillissement cartilagineux, un traumatisme aigu, des micro-traumatismes répétés, l’hérédité, l’obésité, un défaut d’axe constitutionnel etc.
Selon le côté usé, le genou peut se déformer secondairement conduisant à un genu varum (jambes arquées) ou un genu valgum (jambes en X).
Remarque : En général, les patients atteints d’un genu varum ont une usure principalement fémoro-tibiale interne et les patients atteints d’un genu valgum ont une usure principalement fémoro-tibiale externe.
Symptômes
Les patients souffrant d’arthrose décrivent principalement des douleurs, le plus souvent localisées en regard de la zone arthrosique mais volontiers diffuse aux stades avancés.
Ces douleurs limitent petit à petit les activités de la vie quotidiennes et peuvent se signaler durant la nuit.
Le patient arthrosique développe petit à petit une perte de l’amplitude articulaire (diminution de l’extension ou de la flexion du genou).
Il est fréquent également de retrouver chez ces patients des kystes poplités (localisés à l’arrière du genou), entraînant une gêne à l’arrière du genou. Il est important de comprendre que ce kyste est un symptôme de la maladie d’arthrose, il ne peut pas être pris en charge de façon isolé, en niant son origine.
L’arthrose étant une pathologie d’usure, les symptômes se développent de façon progressive. Toutefois cette progression peut parfois se faire sous forme de pics (appelés communément « crise d’arthrose »), souvent accompagné de gonflement (épanchement).
Diagnostic
L’examen principal pour l’arthrose du genou est la radiographie. Différents clichés sont demandés pour obtenir une analyse précise du stade de la maladie et de ses facteurs de risques. Cet examen va évidemment de pair avec un examen médical. Il faut savoir que certains patients ont une arthrose importante sur la radiographie et peu de symptômes (et vice versa).
En vue de prévoir le traitement le plus adapté à chaque situation, ces radiographies peuvent être complétées par une IRM ou un scanner.
– L’IRM n’est pas l’examen de référence pour le cartilage (bien que cela puisse changer dans les années à venir) mais peut être utile pour analyser les structures annexes et décider du traitement.
– Le scanner, pour étudier le cartilage, doit être couplé à une injection de produit de contraste (interdit aux patients allergiques à l’iode), on l’appelle alors « arthroscanner » et le résultat donne une étude précise de l’état cartilagineux du genou. Un scanner sans produit de contraste peut également être demandé dans le cadre de la planification opératoire (protocole spécifique) de techniques modernes de prothèses.
Traitement
Il faut savoir qu’à l’heure actuelle, aucun traitement ne permet de reformer le cartilage. La Dans les stades débutants, le traitement consiste donc à diminuer les symptômes et tenter de limiter la survenue d’une usure plus importante.
Dans les stades avancés, le cartilage sera remplacé par une prothèse.
Les consultations et examens chez votre orthopédiste ont pour but de vous guider dans le meilleur traitement possible, notamment en établissant le stade de la maladie dans lequel vous vous trouvez.
Stade débutant
Les mesures hygiéno-diététiques
- L’activité sportive permet un renforcement musculaire favorable à la stabilisation de votre genou, elle est également importante pour le métabolisme (notamment du cartilage). Il est cependant important d’adapter son activité sportive à vos capacités, vos goûts et vos symptômes douloureux.
- Les exercices d’étirements permettent d’harmoniser les contraintes sur votre articulation.
- Le contrôle du poids permet de diminuer les contraintes sur votre articulation et à également un rôle dans la production d’hormones à action inflammatoires.
- Limiter le tabac qui a un effet néfaste sur le cartilage.
- Prévenir les maladies articulaires inflammatoires
Il est important de savoir que nos équipes (clinique du sport, tabacologue, diététiciens, kinés,…) sont là pour vous aider dans toutes ces démarches.
Les médicaments
- Les antalgiques classiques, notamment le paracétamol, permettent de contenir vos symptômes. Il faut se méfier des effets secondaires des anti-inflammatoires sur l’estomac et les reins. Il faut également limiter voire supprimer l’utilisation des morphiniques qui sont un facteur de risque de douleurs postopératoires.
- Les « chondroprotecteurs » comprennent en général la glucosamine et la chondroïtine peuvent diminuer la douleur et la dégradation du cartilage. Leur effet est cependant variable et leur coût peut être important.
- Les antalgiques « alternatifs », notamment les produits à base de curcumin, peuvent apporter un bénéfice sur le plan de la douleur.
Les infiltrations
- Différents produits peuvent être utilisés (corticoides, acide hyaluronique, PRP (plasma riche en plaquette), cellules souches,…). Les corticoïdes sont des anti-inflammatoires, à effet rapide. L’acide hyaluronique et les PRP peuvent avoir un effet bénéfique sur le cartilage. Comme pour les médicaments, il faut garder en mémoire leurs coûts et leurs effets parfois limités.
Les attelles/ostéotomies
- Les semelles et/ou attelles permettent de modifier les points de pression de votre articulation, en déchargeant le côté atteint par l’arthrose. Leur intérêt peut être discuté avec votre orthopédiste afin de limiter vos douleurs.
- L’ostéotomie est une opération chirurgicale visant également à décharger le côté atteint par l’arthrose en « redressant » votre os. Cette opération peut être évoquée pour un patient jeune souffrant d’une arthrose « débutante ».
Stade avancé
Comme nous l’avons vu, il n’existe pas de traitement curatif dans les stades avancés d’arthrose. En cas de gêne importante, l’articulation peut être remplacée par une prothèse. Lors des consultations préopératoires le choix du type de prothèse sera déterminé en fonction de votre arthrose. Il s’agira principalement d’une prothèse totale ou bien d’une prothèse unicompartimentale.
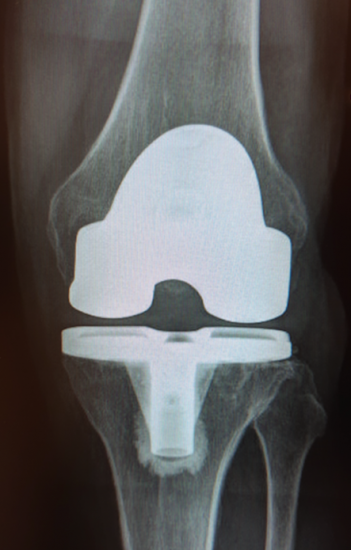
Prothèses totales
Dans les prothèses totales, la totalité de l’articulation est remplacée.
La prothèse totale de genou est constituée de chrome et de cobalt.
Pour l’opération de Prothèse de genou, la durée moyenne d’hospitalisation est de 5 à 7 jours.
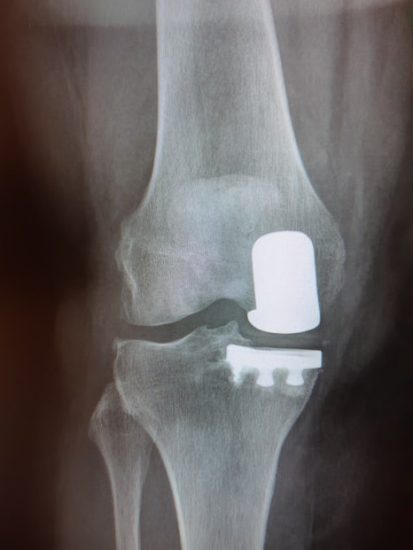
Prothèses unicompartimentales
En cas d’atteinte limitée à un compartiment (exemple : le compartiment fémoro-tibial interne en cas d’usure en varus (voir supra)), une prothèse unicompartimentale peut être utilisée à certaines conditions.
Remarques
La pose d’une prothèse de genou est aujourd’hui un geste fréquent, il existe des variations possibles dans la technique opératoire dont vous entendrez probablement parler (voie d’abord mini-invasive, prothèse sur mesure, robot,…). Notre équipe revoit constamment ses protocoles afin de vous procurer un résultat sûr et efficace, n’hésitez pas à nous interroger en cas de question.
Rupture du ligament croisé antérieur
Definition
Le ligament croisé antérieur est situé au centre de l’articulation et relie le tibia au fémur, son rôle est de stabiliser ces deux os. Il contrôle principalement deux types de mouvements : l’avancée du tibia par rapport au fémur (reproduit lors d’un test de tiroir antérieur), et la rotation du tibia par rapport au fémur.
Lors d’un traumatisme, ce ligament peut se rompre. Lors de cette entorse, d’autres lésions peuvent être associées (lésion au ménisque, au cartilage,…). La perte de l’effet stabilisateur du ligament peut également favoriser des lésions associées à moyen et long terme.
Symptomes
Lors de l’épisode d’entorse, le patient ressent évidemment une douleur importante, un craquement peut être ressenti et entendu. La mobilité du genou et donc la marche sera difficile (notamment en raison d’un œdème du genou).
A distance de cet épisode, le patient pourra présenter des instabilités avec la sensation de passer au travers de son genou.
Diagnostic
L’examen clinique consiste à évaluer la stabilité de l’articulation. Par différents mouvements, le médecin teste le ligament croisé afin de s’assurer que celui-ci remplit bien son rôle stabilisateur.
Une radiographie permet d’exclure certaines lésions associées.
L’IRM est l’examen de référence, visualisant le ligament croisé mais également les ménisques et le cartilage.
Traitement
Après un premier épisode d’entorse du ligament croisé antérieur, le patient doit progressivement travailler pour récupérer une bonne extension et une bonne flexion de son genou. Avant une reprise d’activité, il est nécessaire d’évaluer la stabilité de l’articulation et exclure d’éventuelles lésions associées. Deux traitements peuvent alors être évoqués.
Le traitement médical peut être proposé pour les patients dont le genou est stable et sans lésion associée.
La kinésithérapie
La kinésithérapie est la base de ce traitement médical. Ces soins spécifiques permettent de renforcer et assouplir les muscles de façon à renforcer leur effet stabilisateur sur le genou.
Il peut être intéressant également de bénéficié de séances avant une intervention, pour préparer le genou.
Le traitement chirurgical
Est généralement indiqué chez les patients ressentant une instabilité.
Cette opération consiste à reconstruire le ligament croisé antérieur. Elle est réalisée par une technique arthroscopique.
Un tendon est prélevé et constitue une greffe qui sera placée à l’endroit du ligament croisé rompu.
Pour ce faire le chirurgien réalise un tunnel dans le tibia et un tunnel dans le fémur. La greffe placée dans ces tunnels est ensuite fixée au moyen de systèmes de fixation.
Chez certains patients cette reconstruction du ligament croisé antérieur est associée à une reconstruction du ligament antéro-latéral, sur le côté du genou. L’intérêt de ce geste est d’augmenter la stabilité en rotation du genou.
Durant la chirurgie, les éventuelles lésions associées sont également traitées.
Remarques
Différents types de greffe, de systèmes de fixation et de techniques associées sont possibles. Notre équipe revoit constamment ses protocoles afin de vous procurer un résultat sûr et efficace, n’hésitez pas à nous interroger en cas de question.
Lésion méniscale
Definition
On distingue généralement deux types de lésions méniscales.
Les lésion traumatiques (consécutives à un traumatisme) et les lésions dégénératives (consécutives à l’usure ou des microtraumatismes répétés).
Devant chaque lésion méniscale, il faut évaluer le potentiel de cicatrisation spontanée, sa stabilité et les lésions associées.
En règle générale, une lésion dégénérative, stable, associée à de l’arthrose ne sera pas améliorée par une intervention chirurgicale.
A contrario une lésion traumatique, instable, associée à une rupture du ligament croisé devra être prise en charge par une intervention chirurgicale.
Symptomes
Les patients atteints d’une lésion méniscale se plaignent en général de douleur en regard du ménisque atteint. Ces douleurs peuvent être augmentées lors de l’accroupissement et des mouvements de rotation.
Elles peuvent être associées à des blocages (généralement signe d’une lésion instable) et des gonflements.
Il est important de bien analyser l’état général du genou (cartilage, ligaments,…) et de distinguer les symptômes liés au ménisque et les symptômes liés à d’autres pathologies.
Diagnostic
La consultation médicale est impérative pour fixer le diagnostic de lésion du ménisque et établir son traitement. Vous aurez compris qu’il faut évaluer le genou dans son ensemble et classifier les lésions du ménisque. Différents tests sont effectués lors de l’examen clinique pour analyser votre ménisque, notamment la palpation de l’interligne articulaire.
Le ménisque n’est pas visible à la radiographie, cependant celle-ci peut être utile pour déceler les pathologies associées fréquemment à une lésion méniscale.
Deux examens visualisent le ménisque avec précision : l’IRM et l’arthroscanner (scanner avec injection de produit de contraste iodé (contre-indiqué en cas d’allergie à l’iode)).
Traitement
Sur base des différents paramètres expliqués plus haut, le traitement proposé pour une lésion méniscale peut être médical ou chirurgical.
Traitement médical
Les mesures hygiéno-diététiques
- Les exercices d’étirements et l’activité physique (à adapter à vos symptômes et vos capacités) permettent d’harmoniser les contraintes sur votre articulation.
- Le contrôle du poids permet de diminuer les contraintes sur votre articulation et à également un rôle dans la production d’hormones à action inflammatoires.
- Limiter le tabac.
Il est important de savoir que nos équipes (clinique du sport, tabacologue, diététiciens, kinés,…) sont là pour vous aider dans toutes ces démarches.
Les médicaments
- Les antalgiques classiques, notamment le paracétamol, permettent de contenir vos symptômes. Il faut se méfier des effets secondaires des anti-inflammatoires sur l’estomac et les reins.
- Les antalgiques « alternatifs », notamment les produits à base de curcumin, peuvent apporter un bénéfice sur le plan de la douleur.
Les infiltrations
- Différents produits peuvent être utilisés. Les corticoïdes sont des anti-inflammatoires, a effet rapide. L’acide hyaluronique et les PRP peuvent avoir un effet bénéfique. Tout comme pour les médicaments il faut garder en mémoire leur coût et leur effet parfois limité.
Les attelles/ostéotomies
- Les semelles et/ou attelles permettent de modifier les points de pression de votre articulation, en déchargeant le côté atteint par la lésion méniscale. Leur intérêt peut être discuté avec votre orthopédiste afin de limiter vos douleurs.
Traitement chirurgical
La chirurgie du ménisque se réalise par arthroscopie. Deux petites incisions permettent d’introduire une caméra et les instruments nécessaire dans votre articulation.
Face à une lésion méniscale, le chirurgien évalue le potentiel de cicatrisation. Si celui-ci est important, une suture du ménisque est effectuée, l’objectif étant de préserver un maximum de tissu méniscal (pour son rôle d’amortisseur).
Cependant une lésion avec un faible potentiel de cicatrisation sera traitée par la résection de la lésion, opération appelée méniscectomie.
La chirurgie se déroule en hospitalisation de jour, vous entrez le matin et sortez le soir.
Instabilité de la rotule
Definition
La rotule est située dans la partie antérieure du genou. Lors de la flexion et l’extension, elle glisse sur le fémur dans une zone congruente appelée la trochlée.
Elle est stabilisée par différents mécanismes de façon à bien glisser dans cette zone congruente lors des mouvements.
Les principaux mécanismes stabilisateurs comprennent :
- Le ligament tendu entre la rotule et le fémur, appelé Médial Patello Femoral Ligament (ou MPFL)
- L’appareil musculaire, centrant la rotule sur le fémur.
- L’anatomie osseuse, la surface de la rotule et de la trochlée doivent être bien dessinées de manière à permettre ce glissement optimal. En cas de surfaces peu favorables à la congruence, on parle de « fémoro patellaire ».
Lors d’une luxation de rotule, celle-ci sort tout à fait de cette zone congruente. Le patient ayant eu une (ou plusieurs) luxation de rotule présente ce que l’on appelle une instabilité objective de rotule.
Il faut différentier l’instabilité objective et l’instabilité subjective de rotule, ou le patient peut ressentir des subluxations mais n’a pas subit de luxation vraie.
Symptomes
Les patients atteints d’instabilité subjective se plaignent de crépitements, blocages, gonflements, douleurs…
Les douleurs sont bien souvent au premier plan et ressenties sur la face avant du genou. Elles sont typiquement amplifiées lors de la montée et descente des escaliers ou d’une rue en pente et lors de la station assise prolongée.
Une luxation de rotule est un épisode aigu, consécutif à un traumatisme. Celui-ci peut être mineur chez les patients dont les mécanismes stabilisateurs ne sont pas optimaux.
Au cours de cet évènement très douloureux, la rotule sort de son articulation avec le fémur vers l’extérieur (le genou est donc déformé) et le patient est incapable de bouger le genou.
Il faut alors « réduire » la luxation, ce qui peut se faire de manière spontanée ou par un geste communément effectué par les premiers secours.
Après un épisode de luxation 50% des patients présenteront des séquelles.
Ces séquelles sont principalement la douleur (dont les caractéristiques ont été décrites précédemment) et le risque de récidive.
Le taux de récidive après un épisode de luxation de rotule est de 17%, il augmente cependant à plus de 50% après le deuxième épisode de luxation de rotule.
Certains patients sont atteints d’instabilité chronique objective de rotule quand ils ont présenté plusieurs épisodes de luxation de rotule.
Diagnostic
Au cours de la consultation, l’orthopédiste peut bien souvent, avec vous définir si vous souffrez d’une instabilité subjective ou objective.
L’examen clinique consiste ensuite à analyser les mécanismes stabilisateurs de votre rotule et les éventuelles lésions associées.
Viennent ensuite les examens complémentaires :
- La radiographie peut analyser l’anatomie osseuse et exclure une fracture (associée par exemple à un épisode de luxation).
- L’IRM sert à analyser les ligaments (en particulier le MPFL) et le cartilage.
- Enfin, en vue d’une chirurgie, un scanner peut être demandé afin de parfaire l’étude de votre anatomie (influant sur la stabilité de votre rotule).
Traitement
Le traitement chirurgical
Le traitement chirurgical est à réserver aux instabilités objectives chroniques. Cette chirurgie dépend de vos mécanismes stabilisateurs.
Le geste principal est actuellement la plastie de reconstruction du MPFL. Celui-ci est en effet lésé lors d’une luxation de rotule, il est donc logique de le reconstruire si l’on veut éviter une nouvelle luxation. Des gestes associés peuvent être nécessaires selon les patients. Citons deux exemples :
- L’ostéotomie de la tubérosité tibiale antérieure permet de déplacer la rotule pour la recentrer vers la trochlée.
- La trochléoplastie est un geste augmentant la congruence de la trochlée.
Le traitement médical
Le traitement médical est nécessaire chez les patients souffrant d’instabilité subjective, il est également prescrit après un premier épisode de luxation de rotule. La kinésithérapie est la base de ce traitement. Selon les patients, d’autres mesures peuvent être adoptées.
La kinésithérapie
Ces soins spécifiques permettent de diminuer la douleur, de renforcer et assouplir les muscles et d’améliorer le glissement de la rotule sur le fémur.
Les mesures hygiéno-diététiques
- L’activité sportive permet un renforcement musculaire favorable à la stabilisation de votre genou. Il est cependant important d’adapter son activité sportive à vos capacités, vos goûts et vos symptômes douloureux.
- Les exercices d’étirements permettent d’harmoniser les contraintes sur votre articulation.
- Le contrôle du poids permet de diminuer les contraintes sur votre articulation et à également un rôle dans la production d’hormones à action inflammatoires.
- Limiter le tabac.
Il est important de savoir que nos équipes (clinique du sport, tabacologue, diététiciens, kinés,…) sont là pour vous aider dans toutes ces démarches.
Les médicaments
- Les antalgiques classiques, notamment le paracétamol, permettent de contenir vos symptômes. Il faut se méfier des effets secondaires des anti-inflammatoires sur l’estomac et les reins.
- Les « chondroprotecteurs » comprennent en général la glucosamine et la chondroïtine peuvent diminuer la douleur et la dégradation du cartilage. Leur effet est cependant variable et leur coût peut être important.
- Les antalgiques « alternatifs », notamment les produits à base de curcumin, peuvent apporter un bénéfice sur le plan de la douleur.
Les infiltrations
- Différents produits peuvent être utilisés. Les corticoïdes sont des anti-inflammatoires, a effet rapide. L’acide hyaluronique et les PRP peuvent avoir un effet bénéfique pour le cartilage. Tout comme pour les médicaments il faut garder en mémoire leur coût et leur effet parfois limité.
Les attelles
- Les attelles doivent être utilisées avec prudence dans cette indication. Il ne s’agit en aucun cas d’un traitement de longue durée, leur intérêt doit être discuté avec votre médecin.
Syndrome fémoro-patellaire
Definition
Association de symptômes caractérisée par des douleurs antérieures du genou. Il consécutif à un mauvais glissement de la rotule (patella) sur le fémur lors de la flexion-extension. C’est une pathologie extrêmement fréquente et gênante pour le patient.
Symptomes
Les douleurs sont souvent difficile à localiser précisément, typiquement ressenties devant le genou,. Elles sont la plupart du temps augmentées à l’effort, la montée et descente des escaliers, les terrains en pente et lorsque le patient est assis longtemps. Ces douleurs sont fréquemment cycliques et peuvent être associées à des pseudo-blocages ou instabilités.
Diagnostic
Le diagnostic est basé sur l’interrogatoire et l’examen clinique, il ne requiert pas d’examens d’imagerie la plupart du temps. Le but de cet examen médical est avant tout d’exclure d’autres pathologies (qui peuvent être concomitantes, comme une instabilité patellaire par exemple). Le médecin s’attelle également à identifier les facteurs de risques. Lors de l’examen clinique le médecin regarde la façon dont la rotule glisse sur le fémur en pliant et étendant le genou (tracking rotulien). Il faut également examiner la force et la souplesse musculaire.
Traitement
Le traitement n’est en aucun cas chirurgical. Le but du traitement est de rétablir un glissement homogène de la rotule sur le fémur. Ce traitement est essentiellement basé sur une rééducation personnalisée, son effet se fait ressentir après quelques semaines et est dépendant de la compliance thérapeutique.
La rééducation
Constitue la base du traitement, des séances de kinésithérapie sont prescrites afin d’encadrer cette rééducation.
Les activités physiques peuvent être poursuivies si elles n’entrainent pas de douleur. Si toutefois votre activité est la source de vos symptômes, il faudra la diminuer, voire la stopper temporairement. Des activités plus douces tel le vélo ou la natation sont souvent très bénéfiques.
Les exercices de kinésithérapie doivent être complétés par des exercices quotidiens réalisés à la maison.
Classiquement le renforcement du quadriceps (surtout la partie médiale) est demandé, il faut associer des exercices de renforcements des muscles abducteurs et rotateurs externes de la hanche, ainsi que des étirements des membres inférieurs.
Les mesures hygiéno-diététiques
- Le contrôle du poids permet de diminuer les contraintes sur votre articulation et à également un rôle dans la production d’hormones à action inflammatoires.
- Limiter le tabac.
Il est important de savoir que nos équipes (clinique du sport, tabacologue, diététiciens, kinés,…) sont là pour vous aider dans toutes ces démarches.
Les médicaments
- Les antalgiques classiques, notamment le paracétamol, permettent de contenir vos symptômes. Il faut se méfier des effets secondaires des anti-inflammatoires sur l’estomac et les reins.
- Les « chondroprotecteurs » comprennent en général la glucosamine et la chondroïtine peuvent diminuer la douleur et la dégradation du cartilage. Leur effet est cependant variable et leur coût peut être important.
- Les antalgiques « alternatifs », notamment les produits à base de curcumin, peuvent apporter un bénéfice sur le plan de la douleur.
Les infiltrations
- L’acide hyaluronique peut avoir un effet bénéfique dans certains cas. Tout comme pour les médicaments il faut garder en mémoire leur coût et leur effet parfois limité.
Les attelles
- Les attelles ou taping doivent être utilisées avec prudence dans cette indication. Il ne s’agit en aucun cas d’un traitement de longue durée, leur intérêt doit être discuté avec votre médecin.
Brochures et informations complémentaires
Vous allez être hospitalisé? Consultez et/ou téléchargez les brochures et informations classées par catégories :
- Service de chirurgie orthopédique – Prothèse totale de genou (PTG)
- Service de chirurgie orthopédique – arthroscopie du genou
- Service de chirurgie orthopédique – Dois-je me surveiller moi-même (prothèse totale du genou)
- Service de chirurgie orthopédique – infos pratiques relatives votre intervention
Prendre rendez-vous
Cliquez ici pour prendre un rendez-vous
Cheville & Pied
 Equipe
Equipe
Médecins spécialisés
Infirmiers
Notre équipe travaille conjointement avec plusieurs équipes infirmières. Vous les retrouverez lors des consultations, opérations et hospitalisations.
Kinésithérapeutes
Lors de la plupart des traitements orthopédiques, des séances de kinésithérapie seront nécessaires. Notre équipe développe ses protocoles de traitement conjointement avec des kinésithérapeutes spécialisés. Il est possible pour vous de suivre votre traitement chez votre kiné habituel ou bien de contacter les kinés spécialisés « genou » à la Clinique Saint-Luc Bouge.
Découvrez nos kinés spécialisés à la Clinique Saint-Luc Bouge : Service de kinésithérapie orthopédique
Radiologues
Notre équipe a la chance de pouvoir compter sur un service de radiologie développant l’ensemble des techniques d’imagerie modernes. A la Clinique Saint-Luc Bouge plusieurs radiologues sont spécifiquement dédiés à la radiologie de l’appareil locomoteur et des articulations. Pouvoir compter sur des spécialistes aussi pointus permet d’optimiser votre traitement orthopédique.
Pathologies & Interventions
-
Cheville :
- Instabilité
- PPV
- Arthrose
-
Pied :
- Hallux valgus
- Hallux rigidus
- Griffe d’orteil
Brochures et informations complémentaires
Vous allez être hospitalisé? Consultez et/ou téléchargez les brochures et informations classées par catégories :
- Service de chirurgie orthopédique : l’avant pied (hallux valgus, orteil en marteau)
- Service de chirurgie orthopédique – infos pratiques relatives votre intervention
Contact / RDV
Cliquez ici pour prendre un rendez-vous
Colonne & Rachis

Equipe
Médecin spécialisé
Infirmiers
Notre équipe travaille conjointement avec plusieurs équipes infirmières. Vous les retrouverez lors des consultations, opérations et hospitalisations.
Kinésithérapeutes
Lors de la plupart des traitements orthopédiques, des séances de kinésithérapie seront nécessaires. Notre équipe développe ses protocoles de traitement conjointement avec des kinésithérapeutes spécialisés. Il est possible pour vous de suivre votre traitement chez votre kiné habituel ou bien de contacter les kinés spécialisés « genou » à la Clinique Saint-Luc Bouge.
Découvrez nos kinés spécialisés à la Clinique Saint-Luc Bouge : Service de kinésithérapie orthopédique
Radiologues
Notre équipe a la chance de pouvoir compter sur un service de radiologie développant l’ensemble des techniques d’imagerie modernes. A la Clinique Saint-Luc Bouge plusieurs radiologues sont spécifiquement dédiés à la radiologie de l’appareil locomoteur et des articulations. Pouvoir compter sur des spécialistes aussi pointus permet d’optimiser votre traitement orthopédique.
Pathologies & Interventions
-
Cervicale
- Arthrose
- Hernie discale cervicale
- Sténose cervicale
- Arthrodèse cervicale
- …
-
Thoracique
-
Lombaire
- CLE
- Arthrose
- Hernie discale
- Canal lombaire étroit
- Arthrodèse lombaire
- Double abord
- …
Brochures et informations complémentaires
Vous allez être hospitalisé? Consultez et/ou téléchargez les brochures et informations classées par catégories :
- Colonne vertébrale (hernie discale, sténose lombaire, canal lombaire étroit, arthrodèse) : guide en vue de préparer une intervention
- Colonne cervicale (Hernie, sténose, arthrodèse) : guide en vue de préparer une intervention
- Service de chirurgie orthopédique – infos pratiques relatives votre intervention
Contact / RDV
Cliquez ici pour prendre un rendez-vous
Sport
Equipe
Médecin spécialisé
Infirmiers
Notre équipe travaille conjointement avec plusieurs équipes infirmières. Vous les retrouverez lors des consultations, opérations et hospitalisations.
Kinésithérapeutes
Lors de la plupart des traitements orthopédiques, des séances de kinésithérapie seront nécessaires. Notre équipe développe ses protocoles de traitement conjointement avec des kinésithérapeutes spécialisés. Il est possible pour vous de suivre votre traitement chez votre kiné habituel ou bien de contacter les kinés spécialisés « genou » à la Clinique Saint-Luc Bouge.
Découvrez nos kinés spécialisés à la Clinique Saint-Luc Bouge : Service de kinésithérapie orthopédique
Radiologues
Notre équipe a la chance de pouvoir compter sur un service de radiologie développant l’ensemble des techniques d’imagerie modernes. A la Clinique Saint-Luc Bouge plusieurs radiologues sont spécifiquement dédiés à la radiologie de l’appareil locomoteur et des articulations. Pouvoir compter sur des spécialistes aussi pointus permet d’optimiser votre traitement orthopédique.
Pathologies & Interventions
- Lésion aiguë
- Revalidation
Brochures et informations complémentaires
Vous allez être hospitalisé? Consultez et/ou téléchargez les brochures et informations classées par catégories :
Contact / RDV
Cliquez ici pour prendre un rendez-vous
Vous souhaitez des informations à propos de votre hospitalisation au sein de notre service :
Téléchargez notre dépliant : Service de chirurgie orthopédique – HOSPITALISATION – infos pratiques
Séances d’information aux patients – Séances temporairement annulées suite à la crise sanitaire
Si apparition d’une plaie importante au niveau du membre à opérer
Si apparition d’une maladie infectieuse (température, toux,…)
Si les anticoagulants habituels n’ont pas été arrêtés à temps (problématique à régler avec votre médecin traitant ou l’anesthésiste)
Préparation la veille et le jour même de l’intervention
Une préparation minutieuse est nécessaire pour limiter les risques infectieux
• Douche désinfectante (dans la majeure partie des cas)
• Rasage de la zone opératoire
• Badigeon
• Bain de bouche
• Blouse d’opération
• Bonnet A emporter (en fonction de votre intervention)
• Béquilles
• Attelle (si vous en possédez une)
• Chaussure spéciale (Ex : Barouck)
• Bas de contention N’oubliez pas votre nécessaire de toilette.
Merci de ne pas emporter vos objets de valeur, bijoux (alliance,…) et d’enlever le vernis à ongle.
Téléchargez notre dépliant : Service de chirurgie orthopédique – HOSPITALISATION – infos pratiques
A votre arrivée dans le service, préparez :
• Vos vignettes et bracelets (reçus à l’admission)
• Vos certificats particuliers
• Vos résultats d’examens (radio, prise de sang,…)
• Votre questionnaire d’anesthésie
• Votre liste de médicaments actualisée L’infirmière pourra ainsi compléter votre dossier infirmier
A votre arrivée, n’oubliez pas de signaler tout changement ayant eu lieu entre votre consultation d’anesthésie et le jour d’entrée (température, plaie,…) et de demander votre heure opératoire.
N’oubliez pas de signaler toute allergie à l’isobétadine dès votre entrée.
Pour les familles…
Il faut compter 3 à 4h d’absence en chambre.
Vous pouvez contacter le service, nous vous donnerons des nouvelles dès que possible.
• 081/20.95.20 (5ème)
• 081/20.96.20 (6ème)
• 081/20.97.20 (7ème)
Si votre proche est à l’USPA (unité de surveillance – 081/20.91.23), les visites sont autorisées de 15h15 à 15h45 et de 19h à 19h30.
Si vous souhaitez, à la sortie de votre hospitalisation, vous rendre en convalescence ou en revalidation, parlez-en à l’équipe soignante et à l’infirmière sociale (081 / 20.90.52).
6 semaines pour toutes les opérations de prothèse.
Pour toutes les opérations de prothèse, vous recevrez, par courrier, une date de rendez-vous.
La consultation post-opératoire se déroulera environ 6 à 8 semaines après votre sortie de l’hôpital. Elle se tiendra au même endroit que votre consultation pré-opératoire.
Si une radiographie était nécessaire avant votre rendez-vous, la demande serait jointe au courrier (bon d’examen et jour et heure de rendez-vous).
Après une opération de prothèse, vous ne pouvez pas conduire votre voiture avant un certain délai.
Ce délai varie en fonction de votre situation.
Nous vous conseillons de vous informer auprès de votre assureur afin de déterminer quand vous pourrez conduire à nouveau.
Avant de reprendre le volant, vous devrez vous en sentir capable et avoir retrouvé une mobilité suffisante.